说明:
1. 翻译自Ahmer Ghori,Hai V Le,Heeren Makanji,et al.Posterior Fixation Techniques in the Subaxial Cervical Spine.Cureus,2015,7(10):e338.
一、摘要
- 本文回顾了四种后路固定技术稳定下颈椎(subaxial cervical spine)的历史背景,适应症,技术和并发症。
- 具体而言,posterior wiring,椎板螺钉固定(laminar screw fixation),侧块固定(lateral mass fixation)和椎弓根螺钉固定是下颈椎手术固定的常用方法。
- 虽然现在很少使用wiring和椎板螺钉固定,但侧块和椎弓根螺钉固定在技术上具有挑战性,并且如果操作不当则存在显著并发症的风险。
- 如果对解剖结构有一个全面的了解,并且对骨结构进行严格的术前评估,那么侧块和椎弓根螺钉固定提供了一种安全可靠的下颈椎固定方法。
二、前言和背景
- 对于任何病因(如创伤,感染,原发性或转移性恶性肿瘤,减压性椎板切除术)导致的颈椎不稳,都可以进行下颈椎的后路固定。
- 通常采用多节段前路减压融合术来增强下颈椎的稳定性。
三、综述
(一)Wiring
介绍
- 历史上,后路颈椎wiring曾经在稳定颈椎方面发挥了重要作用。
- Hadra于1891年首次在Pott病中引入棘突wiring,Rogers在1942年详细描述了颈椎棘突间wiring技术。
- Rogers的技术后来由Abdu and Bohlman (triple-wiring), Whitehill等, Benzel and Kesterson, and Murphy and Southwick进行进一步的发展和改进。
- 尽管wiring恢复了后张力带结构posterior tension band construct,但它不能对抗伸展,旋转或侧弯(extension, rotation, or lateral bending)。
- 自从将钢板和螺钉引入融合和内固定后,如今的颈椎后路wiring在固定下颈椎方面的作用非常有限,通常只用于补救手术或作为其他固定装置的辅助。
适应证
- 后路颈椎wiring需要保留后方的骨环bony ring(即椎板、小关节或棘突)。
- 已经证明,椎板下wiring对于颈椎外伤患者,费用较节省,神经系统并发症的风险较低。
- 由于后张力带可以稳定屈曲运动,因此可以用于flexion-distraction injury伴小关节半脱位或脱位。
- 此外,还可以用于增强颈椎的前路固定。
- 最后,单一的wiring通常仅限于一个节段的病变。
禁忌症
- 任何损害后方骨结构(即椎板,小关节或棘突)完整性的创伤或病理过程都是颈后路wiring的禁忌症。
- wiring仅提供抗弯曲的能力(resistance against flexion),因此必须采用额外的固定技术来提供伸展extension,旋转rotation和侧弯lateral bending的稳定性。
- Tension band wiring在骨质疏松的患者中存在固定失败的风险。
- 通常,当前柱或中柱不稳时,单一的后路固定是相对禁忌的。
技术
我们将回顾初始的Rogers’ interspinous wiring technique及其改进之一,Abdu's triple-wiring technique,该技术已被证明可以提供更高的生物力学稳定性。
在Rogers的棘突间技术中,在上棘突和下棘突的基部的侧面钻孔。不锈钢,钛丝或钢缆以八字形图案穿过钻孔。最后,使用tensioner拧紧wire(Figure1)。
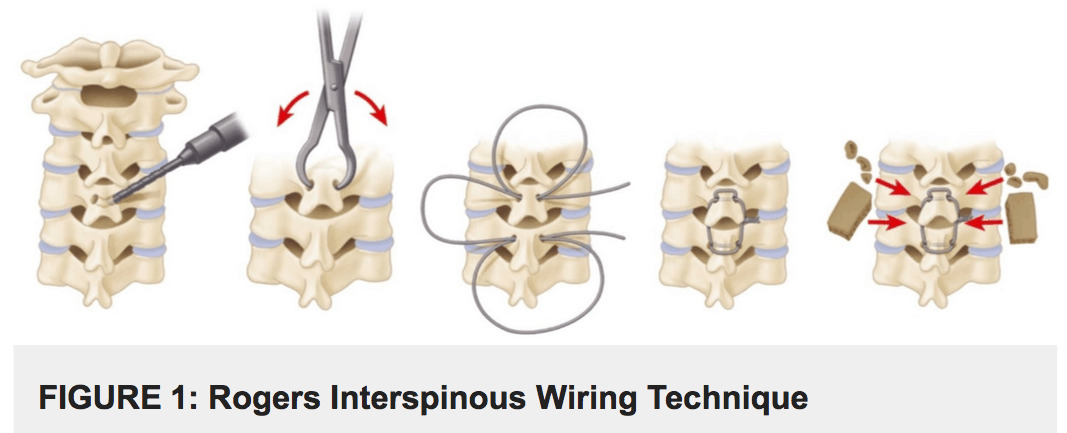
在Abdu’s triple-wiring中,wire首先根据Rogers的技术在张力下将其固定。
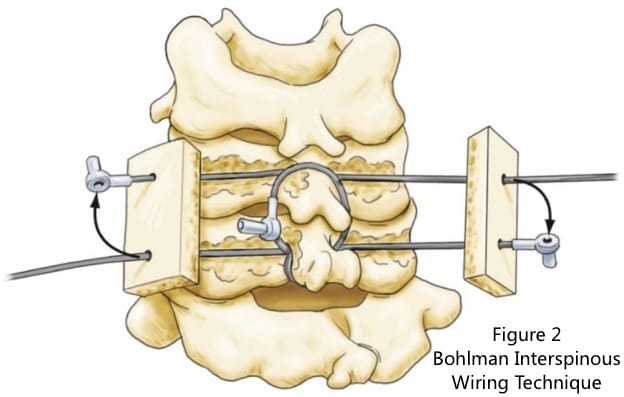
随后,第二根wire穿过上方的钻孔并环绕上方的棘突。类似地,第三根wire穿过下方的钻孔并环绕下方的棘突。
然后将后面两根wire穿过两块自体移植骨支柱(放置在棘突的两侧)上钻出的相应孔洞,然后在张力下固定这些wire(Figure2)。
并发症
- wire pullout,脊髓损伤,wire放置错误导致的出口神经损伤。幸运的是,这些并发症很少见。
- 在facet wiring中过度拧紧wire可导致撕脱性骨折avulsion fractures。
- 椎板下Sublaminar wiring从未用于下颈椎,因为与C1/C2水平的椎管相比,其椎管普遍较小。这对患有退行性或先天性颈椎管狭窄的患者来说更成问题。
- 如果骨骼质量较差或者术后制动不足,导致内固定失败则是其他并发症。
- 最后,与其他内固定技术一样,颈椎的后路wiring可以观察到骨不连(nonunion),畸形愈合(malunion)或内固定感染(hardware infection)
如何避免并发症
- 与其他任何手术一样,全面细致的术前计划对于研究解剖结构和评估解剖变异是非常必要的,以便相应地规划手术。
- 前柱或中柱不稳定的患者需要额外的前路融合和内固定。
- 对于椎管狭窄或神经孔狭窄的患者,应避免使用椎板下wiring。
- 在wire通过期间避免扭结(kinking),以防止stress riser,这可能会导致断线(wire breakage)的发生的。
- 应使用tensioner依次拧紧张力(tension),以避免松动和过紧。
- 在棘突基底部钻孔时,应尽量避免钻得太深,并使钻头横向(水平)倾斜以避免侵犯硬膜外隙。
(二)椎板螺钉固定
介绍
- 通常,经椎板螺钉固定更多地应用在寰枢椎和胸腰椎中。
- 但在下颈椎行经椎板螺钉固定仍然是一种罕见的做法,并且仅在特定的情况下使用。
- 因此,文献报道在这个主题上非常有限。
- 在最近发表的两项模拟研究中,评估了经椎板螺钉固定在下颈椎的可行性,作者得出结论:
- C7具有较高的单侧螺钉置入成功率(3.5 mm螺钉为100%,4.0 mm螺钉为91.7%)和中等的双侧螺钉置入成功率(3.5 mm螺钉为90%,4.0 mm螺钉为68.8%)。
- 在C3-C6,则成功率要低得多。
- C7椎板螺钉置入的可行性主要是由于其较大的椎板尺寸。
- 临床上,椎板螺钉固定取得了显著的效果,并发症的发生率较低。
- 报道的主要并发症是椎板背侧断裂。
- 然而,需要更大样本量的进一步研究来评估经椎板螺钉固定在下颈椎中的临床可行性。
适应证
- 在侧块deficient或在尝试侧块置钉失败后,可以使用椎板螺钉。
- 与C3-C6水平相比,椎板螺钉在C7时似乎具有更好的生物力学。
- 与任何后路固定技术一样,经椎板螺钉固定需要完整的后部结构,特别是在固定的节段,需要有完整的椎板。
禁忌症
- 任何导致椎板缺损的创伤或病理过程都是椎板螺钉固定的禁忌症(例如,椎板切除术后畸形)。
- 与任何后路固定技术一样,单一的经椎板螺钉固定不足以在涉及前柱和/或中柱的情况下恢复稳定性。
技术
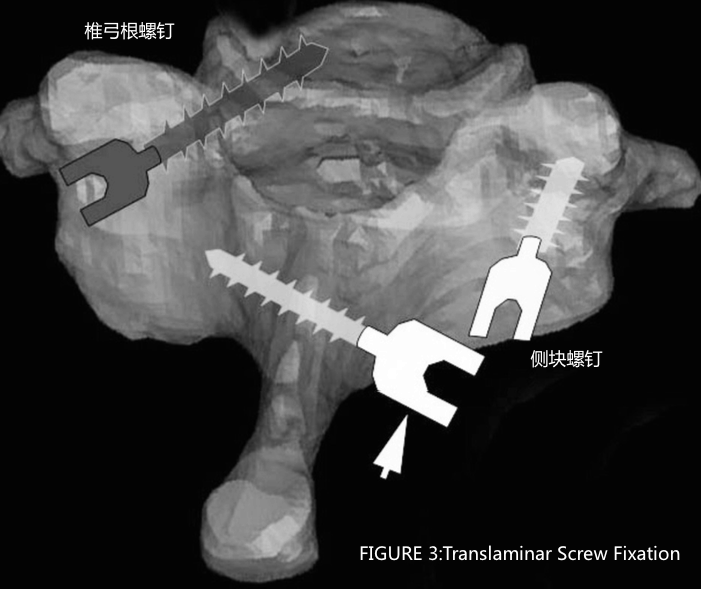
我们将回顾Hong, et al.和Jang, et al.在2008年和2010年描述的C7螺钉置钉技术(Figure 3)。
行术前横断面的CT图像,以测量经椎板螺钉长度(translaminar screw length)以及螺钉轨迹的角度和路径(trajectory angle and path)。
螺钉的长度估计为从对侧棘突和椎板交界处(spinolaminar junction)到同侧椎板和侧块交界处(lamina/lateral mass junction)的长度。
在棘突和椎板交界处(spinolaminar junction)使用高速钻头创建开口。将手钻钻入到预计的深度来创建螺钉的轨迹。
用测深(depth gauge)来检查螺钉的长度(通常在20-30mm之间),确保椎板的皮质骨没有被侵犯。
最后,拧紧并固定适当长度的3.5或4.0毫米的螺钉。
如果在椎板的两侧放置椎板螺钉,则螺钉的进钉点在棘突(spinolaminar junction)基底部交错排列,这样两个螺钉在置入过程中不会发生碰撞。
并发症
- 包括椎板的皮质破坏和小关节的侵犯。椎板内侧皮质的破坏可导致脊髓损伤和硬膜囊的穿透。
- 此外,还有螺钉松动和内固定失败。
如何避免并发症
- 虽然理论上,经椎板置钉对椎动脉的损伤较低,但长钻头或长螺钉可能会损伤外侧的结构,包括椎动脉。
- 术前CT应保证测量椎板的大小并估计螺钉的长度,以确保有足够的bone stock和椎板直径,从而达到最佳的置钉效果。
- 术中透视可以帮助确定置钉的理想轨迹,以防止骨皮质的穿透。
(三)侧块固定
介绍
- 侧块螺钉固定被广泛认为是实现下颈椎后路固定的主要技术。
- Roy-Camille于1964年首次将侧块螺钉引入颈椎的后路固定。这种固定技术随后由Louis和Magerl,以及Anderson和Ebraheim进行推广。
- 在解剖学上,侧块或关节块(articular mass)由上下关节面组成。
- 侧块位于椎板的前外侧。利用侧块行后路固定提供了极高的融合率,文献报道的范围在85-100%之间。
适应证
- 侧块螺钉固定为下颈椎不稳的患者提供了坚强的后路固定,其广泛应用于:
- 颈椎创伤
- 感染(即骨髓炎)
- 肿瘤
- 退变
- 前路融合失败
- 与椎弓根螺钉固定或椎板螺钉/sublaminar wiring相比,侧块螺钉提供了相当或更高的稳定性,并且对于椎弓根或椎板缺损的患者是有效的一种选择。
禁忌症
- 由于侧块螺钉需要侧块保持完整,因此任何损害侧块完整性的创伤或病理过程都是这种固定技术的禁忌症。
- 在严重不稳定的情况下,侧块螺钉可能无法提供足够的稳定性。因此,后路固定可能还必须依靠前方稳定的支撑,需要患者行额外的手术。
- 在某些创伤患者,脊柱关节病(spondyloarthropathies),骨质疏松,转移性肿瘤和翻修手术中,后方结构可能被粉碎或缺失,因此无法行侧块螺钉固定。上述情况突出了侧块螺钉的局限性,在这些情况下,椎弓根螺钉可能是有用的。
技术
我们将描述两种常用的侧块质量螺钉放置技术,Roy-Camille技术和Magerl技术,它们在进钉点和螺钉轨迹方面有所不同。
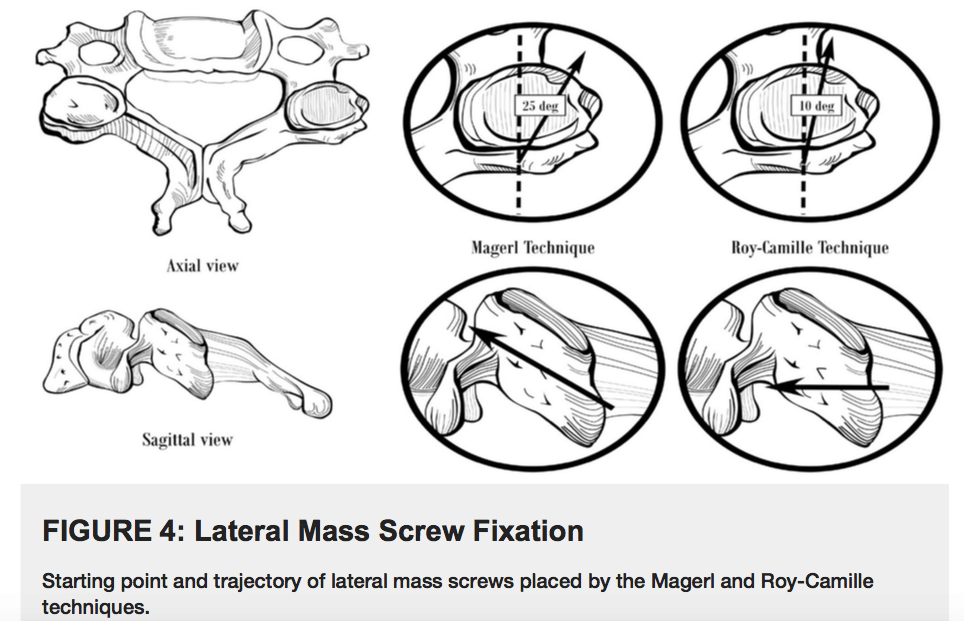
Roy-Camille技术的进钉点是侧块的中点。
- 当从后方进行观察时,侧块是矩形的。
- 可以在中线处绘制连接上下关节突关节的垂线。
- 绘制侧块的上下平分线。
- 这两条线的交点是Roy-Camille技术的理想进钉点。
- 使用2mm的钻头钻出进钉点,垂直于侧块的后壁,并且在矢状面上的外展角为10°。
- 接下来,用3.5毫米的tap开路,并且可以插入探针以确认侧块的外壁未被侵犯。
- 插入测深以测量螺钉长度并置入合适尺寸的螺钉。
- Roy-Camille的螺钉长度通常为14 mm。
- Roy-Camille的技术具有较低的神经根损伤的风险。
使用Magerl的技术,首先确定侧块的中心,这是上述Roy-Camille技术的进钉点。
- Magerl的进钉点距离Roy-Camille的进钉点靠内侧和头端1mm。
- 该轨迹的前倾角(anterosuperiorly)为45-60°(与覆盖在其上方的小关节平行),与矢状面的外展角为25°。
- Magerl的螺钉长度为18 mm。
- Magerl的技术具有较低的小关节侵犯的风险。
并发症
- 侧块螺钉的错位会导致脊髓,椎动脉(极为罕见),脊神经和小关节损伤。
- 由于侧块螺钉的轨迹远离脊髓,因此其在理论上具有较低的脊髓损伤的风险。
- 置入长螺钉会导致侧块的腹侧皮质受到侵犯,从而导致神经系统的损伤。
- 瞄准前内侧而不是前外侧的螺钉可导致横突孔的穿透,从而使椎动脉处于危险之中。其他常见的并发症包括螺丝松动和拔出。
- 虽然这些并发症是可能的,但侧块螺钉具有极好的安全性:两项研究(使用2,687侧块螺钉),未发现因侧块螺钉导致的椎动脉,出口神经或脊髓损伤。
如何避免并发症
- 通过术前的前后位(AP)和侧位X线片以确定感兴趣的节段并理解其解剖结构。
- 建议将计算机断层扫描(CT)成像用于术前计划。
- 术中透视用于识别理想的进钉点并在置钉期间引导螺钉的轨迹。
- 如果患者在随访时出现症状,建议使用X线平片和CT,以确定螺钉松动或失败。
- 通常需要MRI来确定过度穿透的侧块螺钉是否已经损伤出口的脊神经。
- 椎动脉位于横突孔内,侧块的内前方。
- 在"up and out" 方向上,向外侧引导螺钉从而避免椎动脉的损伤。
(四)椎弓根螺钉固定
介绍
- 椎弓根螺钉是胸椎和腰椎的标准固定方法,但在颈椎中并不经常使用,因为在技术上难度较大:
- 颈椎椎弓根直径小
- high medial angulation
- 椎弓根从C2到尾端变得越来越小,在C3-C4附近最窄,75%的C3-C4椎弓根平均直径小于4 mm。尸体研究表明,椎弓根螺钉置入的穿孔率很高。
- 此外,侧壁是椎弓根中最薄的结构,使得螺钉穿透椎动脉的风险较高。
- 椎弓根的内侧角度(medial angulation of pedicles)在下颈椎中增加。
- 因此,为了匹配椎弓根螺钉的轨迹,需要向外侧显露。通常,不可能牵开颈后部的肌肉组织以获得充分的显露。
适应证
- 鉴于侧块螺钉在严重不稳的情况下,其拔出强度较低,可能无法提供足够的稳定性。因此,可能必须通过腹侧的稳定来支持后路固定,从而使患者接受额外的手术。
- 在某些创伤患者,脊柱关节病(spondyloarthropathies),骨质疏松,转移性肿瘤和翻修手术中,后方结构可能被粉碎或缺失,因此无法行侧块螺钉固定。上述情况突出了侧块螺钉的局限性,在这些情况下,椎弓根螺钉可能是有用的。
- 一些生物力学研究表明,与侧块螺钉相比,椎弓根螺钉提供了更好的固定。他们在两项研究中的相对拔出强度为1214 N vs. 332 N,677 N vs. 355 N。
- 在反复负载(cyclic loading)下,发现椎弓根螺钉往往由于椎弓根骨折而失败,而不是因为螺钉拔出。而侧块螺钉由于固定不良而倾向于松动和拔出。
- 椎弓根螺钉导致始终如一的高融合率,并且已经在各种具有挑战性的情况中得到证实:
- 脊柱关节病/炎性关节病/转移性肿瘤
- 创伤
- 侧块大小不够
- 矫正脊柱后凸畸形
- 为枕颈部或颈胸段提供坚强的内固定
技术
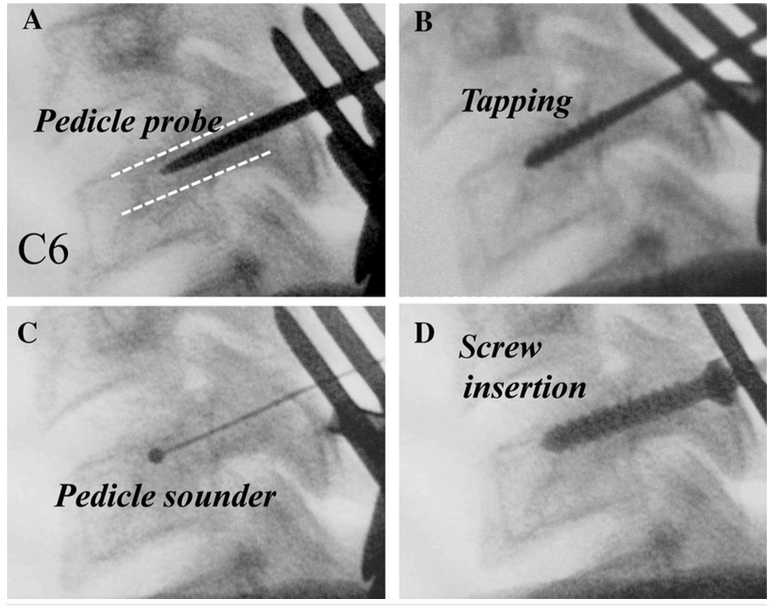
Abumi等人在1994年首先描述了椎弓根螺钉置入技术。进钉点位于侧块中点的外侧1mm处,靠近上关节突的颅端(Figure 5)。

使用高速磨钻用于去除进钉点的皮质从而暴露椎弓根管(pedicle canal)。
然后在侧位图像增强器的帮助下将小的椎弓根探针置入管道canal中。
在透视引导下对椎弓根开路,最后置入适当尺寸的螺钉(Figure 6)。
放置椎弓根螺钉时,重要的是要考虑椎弓根的三维位置。medial to lateral pedicle angulation是可变的并且通常由术前影像学检查确定。
通常,该角度在C2处最小然后向尾端逐渐增加。Abumi等人指出,他们的大多数螺钉在水平面上与横突的的角度为25°到45°。
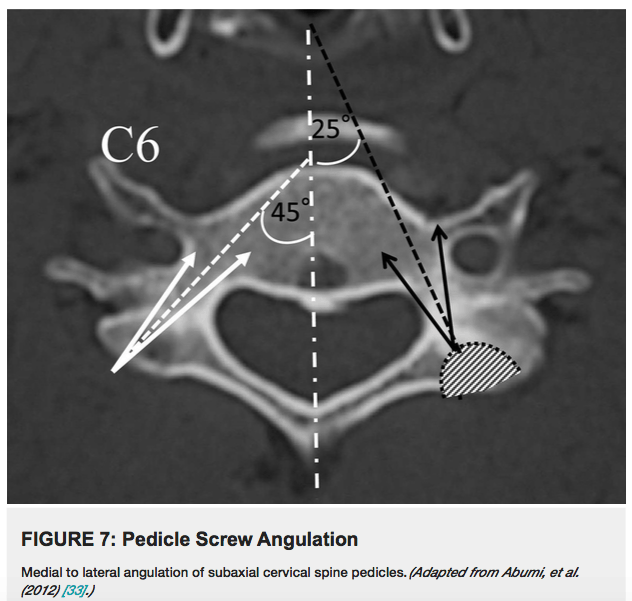
Figure 7显示了椎弓根螺钉在下颈椎横断面的轨迹。
椎弓根的颅尾角度高于C2-C3处的椎体终板,平行于C3-C4处的椎体终板,在C5-C6处低于椎体终板。
自从Abumi在1994年的初步描述以来,已经描述了几种不同的技术。它们在选择进钉点上有所不同,包括使用的表面标志,是否进行椎板切除术以探查椎弓根边界,以及是否使用计算机导航。
并发症
鉴于椎弓根直径小,high medial to lateral angulation,外侧皮质较薄,这是一项技术要求较高的手术。并发症可大致分为椎动脉、脊髓或出口神经的损伤。
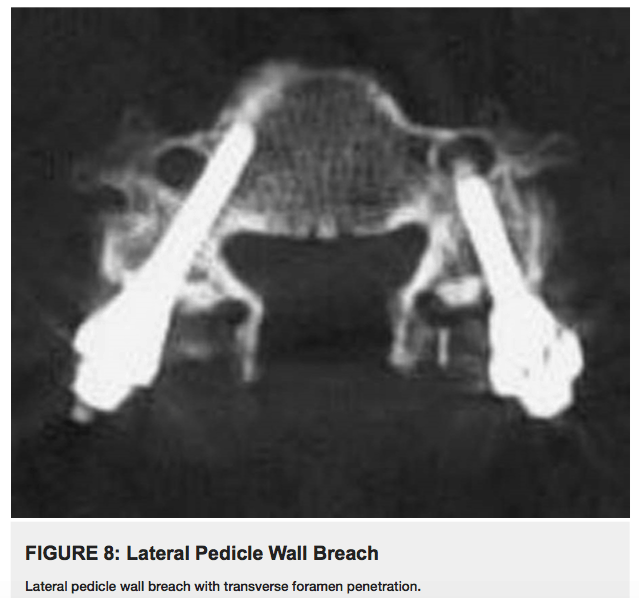
椎弓根外壁穿孔会导致横突孔的侵犯以及潜在的椎动脉损伤(Figure 8)。
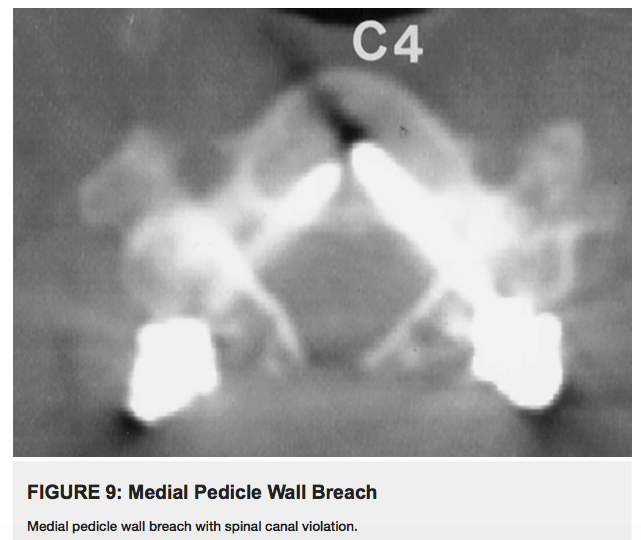
椎弓根内壁穿孔会侵犯椎管并导致硬脑膜撕裂或脊髓损伤。
椎弓根上下壁的突破会侵犯神经孔并可能导致神经损伤。
在文献中有五项研究分析了下颈椎椎弓根螺钉固定的并发症。螺钉穿孔率从6.7%到30%不等,大多数情况下都会破坏椎弓根的外壁。
螺钉位置异常的最常见危险因素是手术节段:在一项研究中,C6有91%的螺钉正确放置,而C4只有48%。这一发现可通过C3-C5椎弓根较小和high horizontal angulation来解释。
尽管螺钉置入导致椎弓根穿孔率相对较高,但神经血管损伤的发生率相对较低。
- 在上述五项研究的350名患者中,只有2名患者有椎动脉损伤,5名患者有神经根损伤,没有患者有脊髓损伤。
- 椎动脉损伤的患者均未导致脑缺血或其他神经功能障碍。
大多数神经损伤会导致暂时性神经功能障碍,随着时间的推移,保守治疗可以解决这一问题。只有少数神经损伤的病例需要椎弓根螺钉的翻修。
平均而言,椎动脉仅占横突孔的35%。此外,从椎动脉到椎弓根外侧壁的距离从C2到C7逐渐增大。
预测椎动脉损伤的椎弓根破壁的临界值尚未确定。在颈椎中,神经占据神经孔的下半部分,并且它们以与冠状面45°和与矢状面10°的角度从神经孔出来。
靠上置钉比靠下置钉更容易引起神经损伤。椎弓根内侧壁最厚,距离硬膜囊2.4-3.1 mm,这可以解释为什么没有报告下颈椎弓根螺钉置入导致脊髓损伤的病例
如何避免并发症
- 通常,当椎弓根直径小于4 mm时,椎弓根螺钉是不安全的。
- 因此,应该进行术前CT扫描以确保椎弓根足够大以便进行内固定
- 通过术前CTA可获得椎动脉在横突孔内的占据情况。
- 若CTA显示椎动脉弯弯曲曲且占据横突孔内较大的空间,或侵袭椎弓根壁。在这种情况下,应避免使用椎弓根螺钉。