说明:
1. 翻译自Wainwright TW, Immins T, Middleton RG.Enhanced recovery after surgery (ERAS) and its applicability for major spine surgery.Best Pract Res Clin Anaesthesiol,2016,30(1):91-102.
一、快速康复外科简介
- Henrik Kehlet首次提出了Enhanced Recovery after Surgery
(ERAS)的概念,也称为fast-track, accelerated or rapid recovery。
- 他介绍了一种基于循证的护理方法,旨在为患者做好准备,并减少手术的影响,使他们能够更快地康复。
- 在结直肠手术患者中,Kehlet发现下列因素会导致术后恢复减缓:
- 器官功能障碍(手术应激)
- 疼痛
- 恶心
- 呕吐
- 肠梗阻(ileus)
- 制动(immobilisation)
- 认知功能障碍
- 疲劳
- 传统traditions(如引流)
- 后勤问题(logistical issues)
- 他得出的结论是,虽然没有单一的一种技术或药物能够消除术后并发症的这些诱因,但通过多模式方法(重点是调节手术应激反应)可以实现更好的恢复。
- 鉴于实施ERAS途径的积极成果,下列协会均已经成立,旨在促进快速康复的实践。
- ERAS协会(http://erassociety.org)
- ERAS协会(英国)(http://www.erasuk.net/)
- 美国快速康复外科协会(the American Society for Enhanced Recovery,ASER)(http://enhancedrecovery.org/)
二、ERAS途径的组成部分
快速康复途径(Enhanced recovery pathways)将优化的临床路径与改进的后勤相结合(improved logistics),并且还应包括院前阶段和出院后阶段。
在图1中描述了,历史上和先前描述的快速康复途径的多模式概念。

在术前阶段的骨科ERAS途径中,应尽可能优化患有合并症的患者(patient with comorbidities),使其具有最佳的手术适应性。
一旦患者离开医院,primary care providers应充分了解疼痛治疗和其他术后护理措施。
术前教育被认为是实践的重要组成部分,应包括:
- 告知患者预期的住院时间
- 出院标准(agreeing discharge criteria)
- 管理期望(managing expectations)
- 减少焦虑(reducing anxiety)
入院后,ERAS途径中应包括许多临床方面,例如麻醉和镇痛的多模式方法,这能够实现早期的活动和康复。
明确定义的功能出院标准和护理原则(Well-defined functional discharge criteria and principles of care)应伴有:
- 书面的护理计划
- 组织过程和后勤的优化(optimisation of organisational processes and logistics)
所有相关学科(外科医生,麻醉医生,护理人员,物理治疗师,营养师,放射科医生,手术室护士和非临床工作人员)人员均应定期举行会议,这对于维持ERAS过程并确保所有的ERAS要素都付诸实施非常重要。
无论是临床工作人员还是非临床工作人员都应接受下列培训:
- 快速康复原则(principles of enhanced recovery)
- 循证依据(evidence base)
- 满足功能出院标准要求(the requirements to meet functional discharge criteria)
对ERAS途径的LOS(length of stay),并发症,再入院率和患者满意度等结果的持续评估非常重要,因为可以识别导致这些负面结果的阻碍因素,并加以改进。
三、ERAS的基本原则:调节手术应激反应
快速康复的基本概念之一是最小化患者对手术的应激反应,患者能够更快地恢复,从而缩短住院时间(见Fig. 2)。
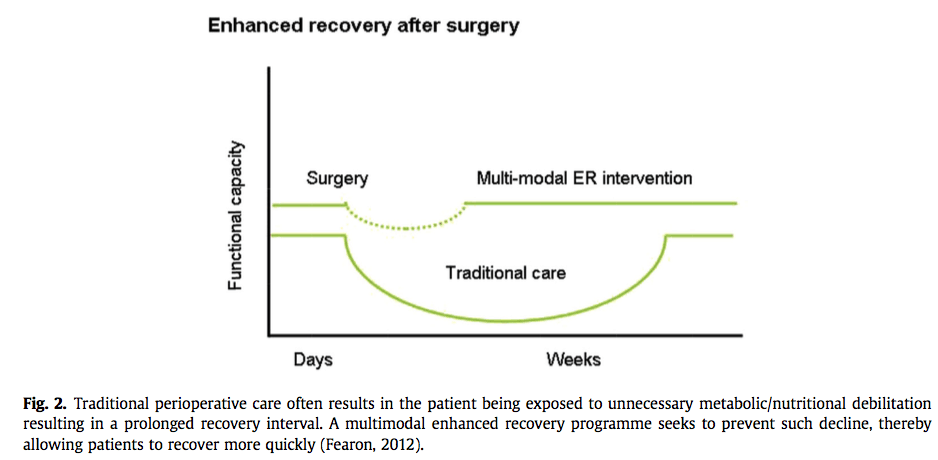
总之,手术应激反应(surgical stress response)可分为
- 炎症反应(inflammatory response)
- 其导致促炎细胞因子和抗炎细胞因子(pro-inflammatory and antiinflammatory cytokines)之间的不平衡
- 代谢反应
- 其导致分解代谢(catabolism)和心血管需求增加
- 炎症反应(inflammatory response)
促炎介质(proinflammatory mediators)和分解代谢激素(catabolic hormones)引发代谢变化,并导致影响康复的生理紊乱,其特征在于:
- 高血糖(hyperglycaemia)
- 蛋白质分解代谢
应激反应有很多组成部分,并且取决于手术的类型,可能或多或少地包括:
- 焦虑
- 疼痛
- 组织损伤
- 肠梗阻
- 血液动力学紊乱(hemodynamic disturbances)
- 认知功能障碍
- 缺氧
- 睡眠障碍
- 体温过低(hypothermia)
由炎症反应引起的关键生理变化是胰岛素抵抗(insulin resistance)的相对急剧发展。然而,现有的证据表明围手术期胰岛素抵抗可以通过提供术前碳水化合物饮料(carbohydrate drink)来调节,从而减少术后并发症并缩短恢复的时间。
四、ERAS在骨科手术中的成果
- 有非常有说服力的证据和经验来支持对髋关节和膝关节初次置换的患者使用ERAS途径。
- 在他们最近的综述中,Aasvang等人总结说:
- ERAS可以常规应用于所有行髋关节和膝关节置换的患者(没有年龄,术前器官功能或合并症的限制),从而实现仅住院1-3天就能够出院回家,降低心脏和静脉血栓栓塞并发症的发生率,减少术后谵妄(delirium)和认知功能障碍。
- 对于更复杂的患者群体,例如老年人,ERAS途径也是可行和安全的。
- Starks等人发现,在引入ERAS途径后,年龄超过85岁的老年患者,其LOS下降最为显著,并且不影响并发症率和死亡率。
- 目前,ERAS的概念也已经成功应用于更复杂和更多变的手术,例如:
- 关节置换翻修术
- 其他周围关节(如肩关节置换术)
- non-elective pathways(股骨颈骨折)
五、ERAS在脊柱大手术中
- 脊柱大手术的需求量不断增加,LOS,并发症发生率,术后疼痛和功能恢复方面存在很大差异。脊柱术后第一天疼痛特别厉害。
- 在Gerbershagen等人关于179种不同外科手术的疼痛强度的综述中报道,腰椎融合(1-2个节段),腰椎融合(3个以上水平)和复杂的脊柱重建是六个最痛苦的手术中的三个。
- 从经济学的角度来看,腰椎融合术的手术量迅速增加,尤其是老年患者患有腰椎管狭窄(lumbar
spinal stenosis)和退行性腰椎滑脱(degenerative
spondylolisthesis),不同外科医生和不同国家之间,融合率的差异很大,这表明对患者管理的看法有所不同。
- 在英格兰,2013/14年度记录了超过10,000次脊柱融合手术,比2011/12年度增加了20%。
- 在美国,2002年至2007年报告的复杂融合手术率增加了15倍,Medicare保险人口中每10万受益人的比例从1.3骤升至19.9。
- 尽管整个手术费用在这个时间段内下降,但这一人群的总医疗支出也增加了40%。这可能表明更大的手术复杂性(例如更广泛的疾病/更多融合的总节段)或更长的LOS。
- 据Gruskay等人的研究,在103名行择期,开放式,1-3个节段的后路腰椎内固定融合术(伴或不伴有减压)的患者中,他们发现:
- 术中事件不会影响患者的LOS,同时术后时间可能会产生影响。
- 发生术后并发症患者的平均LOS为5.1±2.3天,而无并发症的患者则为2.9±0.9天(p <0.001)。
- 2015年英国行腰椎融合术患者的手术实践评估提供了围手术期实践差异的证据。作者发现,腰椎融合术的手术实践是多种多样的,与已知的其他骨科手术成功的ERAS途径相关的管理成分差异很大。
- 例如,只有39%的脊柱外科医生在术前向患者提供了书面信息表/小册子。
- 所有脊柱外科医生都确保患者在手术后3天内可以活动,大多数(83%)确保患者在第1天就能够活动。
- 70%的脊柱外科医生使用术后协议/途径,但超过一半的人没有采用明确的出院标准。
- 87%的外科医生常规提供术后物理治疗。
- 58%的脊柱外科医生为患者个体化量身定制了恢复功能的建议:
- 何时能够坐起来:马上到6周不等
- 开车,性生活和工作:1周到6个月不等
- 运动和举重:2周到9个月不等
六、支持ERAS途径应用于脊柱大手术的证据
脊柱大手术被定义为复杂融合术:
- 单切口360°脊柱融合
- 前路与横突或后路融合技术的任意组合
- 多于两个椎间盘水平的融合
尽管一些综述纳入了简单融合和减压
- 单一入路和1个或2个椎间盘水平涉及2/3椎体的融合
本研究选择文献的方法如Fig. 3所示。
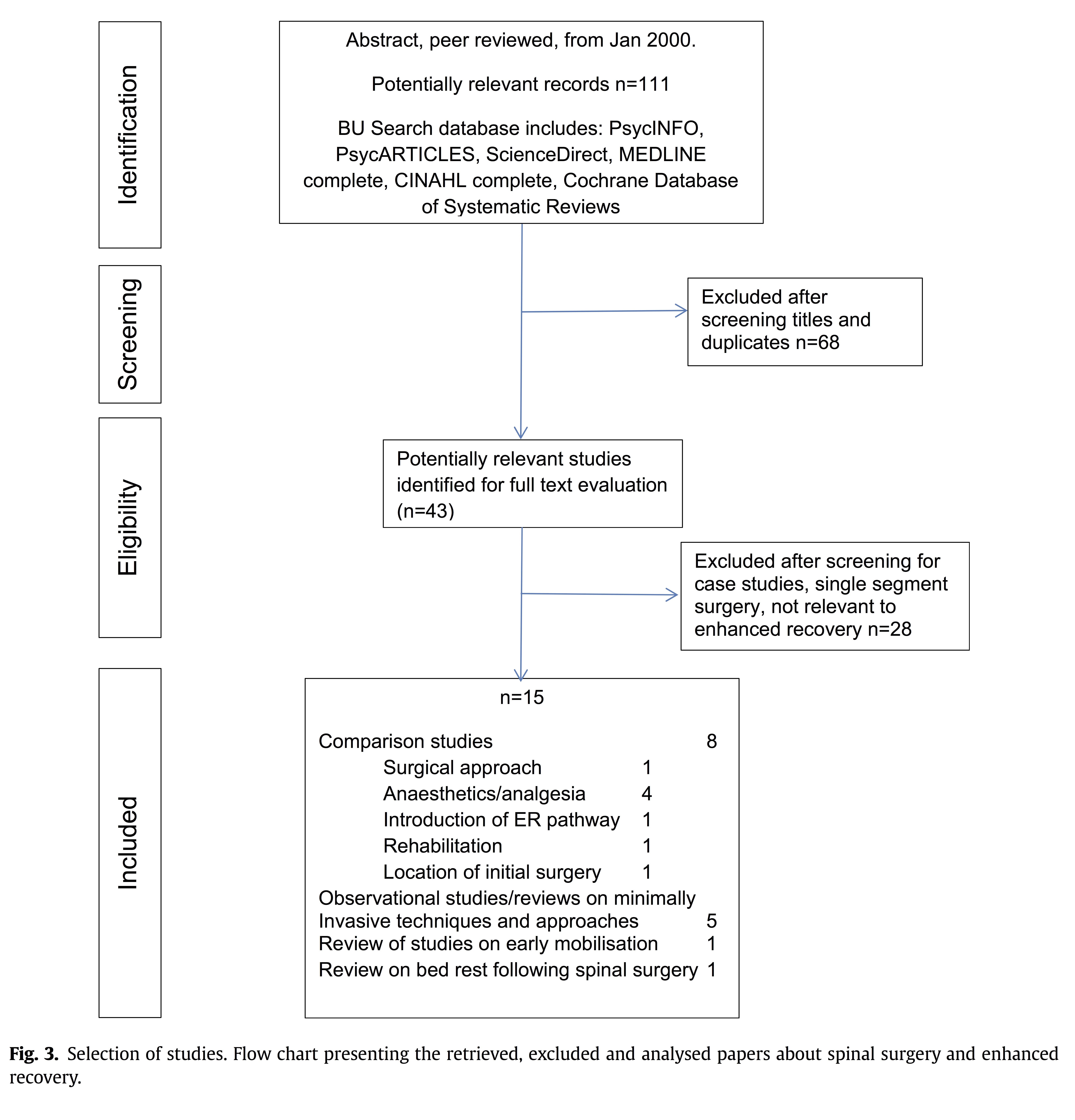
- 在最终纳入的15篇文章中
- 有4篇文章有助于检查ERAS在脊柱外科大手术中的适用性
- 只有1篇文章明确提到对脊柱手术患者采用ERAS途径
- 在最终纳入的15篇文章中
Mathieson等人对接受脊柱大手术的85名连续患者中引入多模式镇痛和止吐治疗方案的比较研究,最类似于丹麦中心髋关节和膝关节初次置换术的快速康复报道。
- 该研究为41名接受脊柱大手术的患者引入了全面的多模式镇痛和止吐治疗方案,并将其与44名患者的pre-intervention group进行了比较。
- 多模式镇痛治疗包括:
- 对乙酰氨基酚
- 非甾体类抗炎药(NSAID)
- 加巴喷丁
- 地塞米松
- 右氯胺酮(S-ketamine)
- 硬膜外疼痛治疗
- PCA吗啡镇痛(病人自控镇痛(Patient Controlled Analgesia,PCA)
- 结果显示:
- 干预组术后阿片类药物消耗量明显减少
- 术后活动有所改善
- 术后恶心(nausea),镇静(sedation)和眩晕(dizziness)程度低。
- 干预组的LOS为7天,比pre-intervention group少2天。尽管具有临床意义,但LOS的降低在统计学上并不明显
Fleege等人在他们的研究中评估了为腰椎退变接受1~2个节段固定的患者引入ERAS途径,发现LOS减少了4.7天。
- 他们的新途径包括
- 通常在入院前一周举行患者教育学校(patient education school)
- 在术后当天就活动
- 严格的康复计划(考虑到患者自己的评估和基于既定标准的早期出院计划)
- 在回顾与ERAS相关的脊柱融合手术步骤的文献中,Fleege等人发现有证据表明:
- 通过优化患者的体位,并采取加温措施来维持体温,可以显著减少术中出血和输血。
- 局部浸润的麻醉药和血管收缩药以及高剂量的氨甲环酸(tranexamic acid)对减少术中出血,可以起到积极的补充效果。
- 他们发现硬膜外导管(epidural catheter)的使用显著减少了术后全身镇痛的使用,从而能够在早期进行活动,并且引流管和支具(corset)可能仅限于复杂病例。
- 该综述的结论是,这些措施有助于缩短住院时间,缩短恢复时间,提高患者的满意度。
- 他们的新途径包括
七、支持ERAS元素应用于脊柱大手术的证据
- ERAS根据其定义是一种多模式和多学科的方法,通过使用所有的ERAS元素实现边际收益的聚合有助于改善患者的总体结果。
- 虽然目前用于检查脊柱大手术中ERAS途径引入的文献很少,但ERAS的各个组成元素已被单独研究(但未与ERAS途径的所有其他元素组合在一起使用)。
- Fig. 1展示了ERAS的关键组成部分应包括术前教育和优化,通过多模式方法减轻手术应激反应和疼痛,合适的早期活动和优化营养。
(一)术前教育
- 术前教育是髋关节和膝关节置换术中ERAS途径的基石。应向患者提供:
- 手术的详细信息
- 预期的住院时间
- 出院要求
- 康复的细节
- 虽然最近的系统评价没有发现将术前教育与疼痛缓解,LOS和死亡率降低联系起来的有力证据,但它确实显著减少了术前焦虑。
- Fleege等人发现患者学校参与者在一项调查中:
- 99%回答说这个活动是好的或非常好的(good or very good)
- 100%的回答认为所给出的信息是好的或非常好的(good or very good)
- 患者还发现能够与已经接受手术的患者交谈会非常有帮助
- Fleege等人还报告说,提供给患者的信息促使他们更加积极地活动。
(二)多模式镇痛
(三)手术方法
- 近年来,包括微创技术在内的新手术技术在脊柱外科手术中迅速发展,并且最近对腰椎管狭窄手术的有效性进行了系统评价和meta分析。
- 最常用的手术技术在改善结果方面的有效性没有差异。
- 这与微创手术在髋关节和膝关节置换术中的作用一致,这表明没有足够的证据表明手术技术本身可能在恢复或减少软组织创伤方面产生显著差异。
(四)出血
- 接受脊柱大手术的患者有失血过多的风险,这可能导致:
- 免疫反应
- 感染传播
- 输血相关的急性肺损伤
- 此外,存在脊髓硬膜外血肿形成的风险,可能导致脊髓或马尾神经受压。
- 氨甲环酸/传明酸(Tranexamic acid)已被成功用作髋关节和膝关节置换术中ERAS途径的一部分,最近对脊柱手术研究的meta分析得出结论,使用氨甲环酸似乎能够有效减少出血,输血量,输血率和术后部分血栓形成时间。
- 择期脊柱手术中的术前自体献血也被认为能有效减少同种异体输血,尽管该过程可能会增加输血的风险。
(五)营养
- 即使在术前营养状况良好的患者中,脊柱大手术也可能会导致术后营养参数的显著降低。在大手术后身体具有较高的基础能量需求,这可能会增加死亡率,延长伤口的愈合和LOS。
- 在Mandelbaum等人的一项研究中发现,37例行前后联合入路两期脊柱重建的患者中:
- 84%在住院期间营养不良
- 77%的患者在两次手术后血清白蛋白水平均降低
- 92%的患者总淋巴细胞计数(decreased total lymphocyte count)明显减少
- 营养不良的患者术后并发症发生率较高,第二次手术时LOS明显延长(16.2天 vs. 12.4天,p <0.05)
- ERAS途径旨在通过在手术前评估有营养不良的中高风险患者来优化患者的营养状况,并给予含有常量营养素和微量营养素(macronutrients and micronutrients)的口服营养补充剂以补充患者的饮食。
- Cochrane评价的结论是,在行择期手术的患者中,术前补充碳水化合物与术前补充安慰剂或术前禁食相比,LOS略有下降。
- 对于脊柱手术,有一些证据表明全胃肠外营养(TPN)的使用可能有益于行分期脊柱重建术的患者。
- Hu等人的一项随机研究,比较了16名行分期手术并使用TPN的患者和19名未使用TPN的患者。
- 与接受TPN的患者相比,未接受TPN的患者白蛋白水平更低,并且更可能发生术后感染并发症。
- 作者得出结论,使用TPN可能会导致并发症减少,并强调了识别那些有营养不良风险的患者的重要性,因为他们可以在手术后从营养补充中获益。
(六)物理疗法(Physiotherapy)
- 有理论基础表明,术前,术后立即及出院后使用物理治疗和运动干预有助于功能的恢复并降低LOS。
- 关于髋关节和膝关节置换术,有证据表明手术当天早期活动能够降低LOS。
- 然而,在术前,住院和出院后仍然存在关于活动的正确类型,活动量和时间的问题。
- 一项对60名腰椎融合患者的随机研究评估了热身(prehabilitation)(术前运动)和早期康复干预的成本效益(cost-effectiveness)。
- 患者被随机分为热身/早期康复干预组(n = 28)或标准治疗组(n = 32)。
- 干预在手术前2个月开始,包括:
- 术前锻炼计划
- 手术,术后活动和康复的信息
- 优化的镇痛治疗
- 蛋白质饮料
- 手术后的干预包括:
- 平衡的疼痛治疗
- 自我给予的硬膜外镇痛;
- 术后当天剧烈活动(intense mobilisation on the day of surgery)
- 肠内营养
- 旨在于术后第5天出院的康复计划
- 干预组比标准治疗组:
- 恢复更快(1-6 days vs. 3-13 days, p = 0.001)
- 出院更早 (median 5 (3-9) days vs. 7 (5-15) days, p = 0.007)
- 干预组的疼痛更轻,腰痛强度更低,并且对治疗和结果更满意。
- 已发现早期活动也可降低其他中心脊柱手术患者的死亡率和LOS。然而,其对某些复杂脊柱重建患者的益处尚在讨论中。